[外科・消化器外科]
症状と治療法のご案内
一般外傷

一般外傷とは、創傷(皮膚表面のけが)など一般的にけがと総称されるものをいいます。
傷や火傷は直接命とかかわるわけではないため、「つばをつけておけば治る」「洗って傷テープをはっておけば」「これくらいで病院に行くのは」等の考えで多くは家庭で対処されてきたのではないでしょうか。
「傷跡」を残さないためにも、受傷直後の来院をおすすめします。
からだにできた出来物

からだに「できもの」ができるとどの科を受診したら良いのか、患者さんは非常に悩まれると思います。「できもの」といっても多種多様ですし、同じ種類の「できもの」でも痛みのあるものもあれば、無いものもあります。
当院外科を受診するのには紹介状も必要ありませんし、まずは気軽にご相談下さい。
万が一、当院で診療が難しいような症例だった場合は、責任をもって適切な医療機関をご紹介させていただきます。
粉瘤(アテローム)、色素性母斑(ほくろなど)、脂漏性角化症(老人性疣贅)、ガングリオン、ケロイド、脂腺母斑、脂肪腫など
悪性黒色腫、皮膚扁平上皮癌、日光角化症 など
気胸
気胸とは?
気胸とは、肺胞の一部が嚢胞化したもの(ブラ)などが破れて肺に孔が開き胸腔内に空気が漏れ出し、肺がしぼんだ状態を言います。
気胸の種類
- 自然気胸:
肺胞の一部が嚢胞化(ブラ)が破れて生じるもの - 続発性気胸:
肺結核、肺気腫、肺がんなどの基礎疾患があり生じるもの - 外傷性気胸:
交通事故や胸部を刺された時、肋骨骨折などの際に生じるもの - 医原性気胸:
点滴を入れる際の誤挿入や胸腔穿刺時などに生じるもの - 月経随伴性気胸:
子宮内膜症の組織が横隔膜や肺に広がり、月経とともにはがれ落ちる際に生じるもの
自然気胸とは?
背が高くやせている若い男性に多いものです。いわゆる気胸体型と呼ばれています。なぜこのような体形によく見られるのか原因はよくわかっていません。背の低い方、太った方でも生じることがあります。
気胸の症状
気胸の程度が軽度の場合には症状がないことも多いです。呼吸困難、胸痛、肩や背中の痛み、咳が出る、動悸などが生じることがあります。胸腔内にもれた空気が反対側の肺や心臓を圧迫する緊張性気胸では血圧低下やショックになることがあります。
気胸の検査
胸部X線検査や胸部CT検査ですぐに診断ができます。
気胸の治療
気胸が軽度の場合は安静にしていれば自然に治ります。しかしレントゲンなどの検査で肺のしぼみ具合がある程度進んでいる場合は、胸腔ドレナージと言って胸腔内にもれた空気を外へ出す処置が必要です。局所麻酔下で胸部の皮膚を約1cmほど切り細いチューブを胸腔内に挿入し、もれた空気を外へ出します。この処置によりしぼんだ肺が徐々に膨らんできます。肺がほぼ元の大きさに戻ったらチューブを抜きます。しかしこの処置では改善しない場合や、何回も気胸を繰り返す方は手術で治療を行います。気胸の手術は胸腔鏡下に行います。
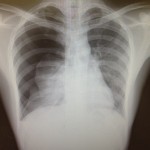
①発症時
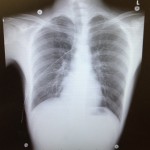
②トロッカー挿入
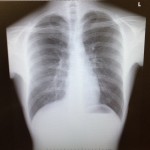
③改善後
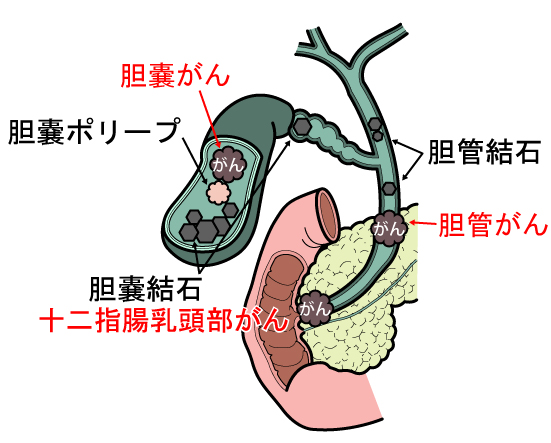
胆石
胆石とは?
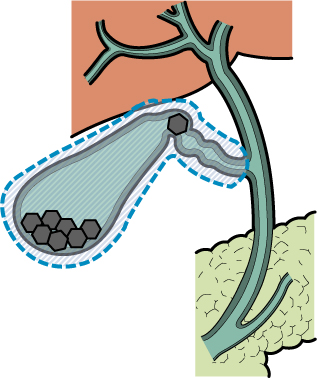
▲ 胆 石
肝臓で作られた胆汁は、胆管を流れ十二指腸まで送られ、主に脂肪の消化吸収を助けます。胆嚢はその胆管から分岐した袋状の臓器であり、胆汁を濃縮・貯留することで効率よく胆汁を排出する役目を担っています。食事を摂ると胆のうは収縮して、胆汁を胆管から十二指腸に送り出します。この胆汁の成分が何らかの原因で固まってしまったものが胆石です。
胆石の原因は?

▲ 胆 石
近年、胆石症の患者さんが増えています。胆石が増えた理由は、食生活が欧米化したために脂肪の摂取量が増えて胆石ができやすくなったことです。また医療の診断技術が進歩して、無症状の胆石や小さな胆石も発見できるようになったことです。性別では女性は男性より多いと言われています。肥満や過食、不規則な食生活、 ストレスなどの生活習慣が影響しているとも言われています。
胆石の症状とは?
胆石の症状は無症状の方から腹痛、右わき腹を中心に激痛、発熱など様々です。
胆石の診断
最も一般的な検査法である超音波検査で胆石の有無や大きさを調べます。ゼリーをつけた器具を腹部に当てるだけなので身体的な苦痛もありません。さらに当院では手術前にDIC-CTという胆嚢、胆管を映し出す検査を行います。胆嚢、胆管の解剖を3D画像処理を行い胆管の走行や位置を確実に調べ手術を行います。これらの検査により安全で的確な手術が可能となります。
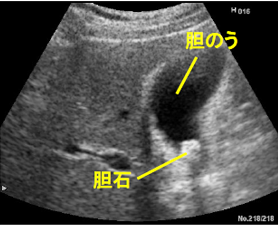
▲腹部超音波検査
黒い袋状の構造物が胆のう。
内部に胆石が見られます。
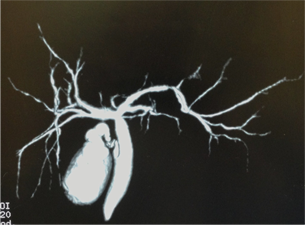
▲DIC-CTによる胆嚢、胆管
胆石の治療<腹痛などの症状のある方>
胆嚢炎を起こしていることが多いため手術による治療が望ましいです。
胆石の治療<無症状の方>
たまたま検査して胆石が見つかる場合が多くなっていますが、その際は手術するかどうかは患者さんと相談し決定しています。
胆石の治療<手術について>
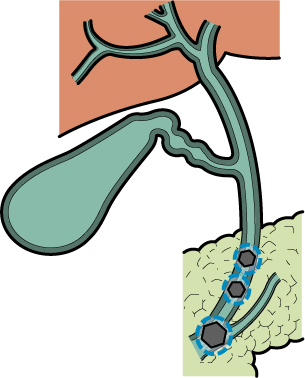
▲総胆管結石
手術は全身麻酔で行います。腹部に5~10mm程度の小さな孔を4ヶ所開け、お腹の中を炭酸ガスで膨らませます(気腹法)。カメラと手の代わりになる鉗子を挿入します。モニターを見ながら胆嚢を体外に取り出します。
大きく開腹しないので患者さんの身体的負担が少ないのが利点です。手術の傷も小さく術後の痛みも少ないため胆石の治療として一般的に行われています。
手術翌日から歩行や食事ができて、入院期間は3~5日程度で以前の開腹手術に比べて短期間ですみます。
胆嚢を取ってしまった後の生活に不安を感じる患者さんもおられますが胆嚢を摘出しても日常生活にほとんど支障はありません。特に食事や運動の制限もありません。
しかし術中の所見で、①高度の癒着や強い炎症を認める ②胆嚢管が確認できない ③他の臓器を損傷したり出血を止められないなど腹腔鏡下での手術が困難と判断した際は、切開を大きくし開腹手術へ移行する場合があります。また高度の炎症により他臓器(十二指腸・結腸・総胆管など)との間に瘻孔(臓器間に生じる管状の欠損孔のこと)を生じていることがあります。その場合は、他臓器合併切除・縫合・再建を要します。
術中の胆道造影や術後の採血などで総胆管結石が疑われる場合、後日内視鏡検査を行い十二指腸内から石を採取する処置が必要となることがあります。
また術後の病理組織検査で胆嚢に悪性腫瘍を認める場合、後日開腹手術が必要となることがあります。
当院の外科では胆石に対する腹腔鏡手術を行っております。
虫垂炎
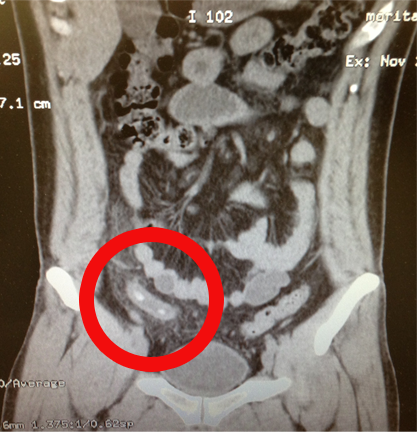
▲腫大した虫垂
(内部に糞石(ふんせき)を認める)
盲腸(虫垂炎)とは?
虫垂になんらかの原因で炎症が起きる疾患を虫垂炎といいます。一般的には盲腸と言われることが多いです。
盲腸(虫垂炎)の症状は?
一般的な症状は、右下腹部の痛みで発熱することもあります。 腹痛は軽いものから強い場合など様々です。
盲腸(虫垂炎)の治療
炎症が軽い場合には、抗生物質の投与により治療する事ができます。しかし、ある程度すすんだ虫垂炎は薬で治すことが難しく、外科的に虫垂を切除する必要があります。ただし、急性虫垂炎における問題点は、最終的にはお腹の中をみないと、本当に急性虫垂炎かどうかの診断がつかない点です。種々の検査を行っても手術前に正しく診断できる確率は8割程度といわれています。急性虫垂炎を疑って手術を行ったところ、別の病気(大腸憩室炎、卵管・卵巣疾患など)であったということも決して少なくはありません。
盲腸(虫垂炎)の手術
手術は開腹する場合と腹腔鏡でする場合があります。お腹のなかの状況(高度の炎症など)によって、皮膚切開の部位や範囲は異なってきます。虫垂を根元で縛った後に切って虫垂を除去します。ただし虫垂の根元から大腸にかけての炎症が高度な場合には、虫垂を含めて小腸と大腸の一部を切って腸と腸をつなげる(回盲部切除、小腸・結腸吻合)手術が必要になる事があります。虫垂が破れて腹膜炎になっている場合や、膿瘍(膿のたまり)を形成している場合には、手術中におなかの中を生理食塩水でできるだけきれいに洗い、お腹の壁を貫いてチューブを入れておく(腹腔内ドレナージ)ことがあります。
盲腸(虫垂炎)の手術後の過ごし方
術後の経過は虫垂炎の程度によって異なります。比較的炎症が軽い場合には術後翌日から水分を飲み、状態が良ければ食事も開始できます。退院は手術後2~4日で可能です。炎症が高度であったり穿孔して腹膜炎を起こしていた場合には、水分や食事の摂取の開始を少し遅らせます。順調であれば術後1週間から10日で退院可能です。
鼠径ヘルニア
鼠径ヘルニアとは?
鼠径ヘルニアは脱腸とも呼ばれている疾患で足の付け根(鼠径部)がゴルフボールや卵の大きさに膨れてきます。こどもの場合は先天性のものが多いですが、大人では立ち仕事をする人、製造業など腹圧がかかることが多い方、便秘や肥満の方が多いです。原因は年齢や過度の腹圧により足の付け根の腹膜や筋膜が弱くなり、お腹の中にある脂肪や腸、卵巣などが腹膜という膜に包まれて飛び出してきます。
鼠径ヘルニアの症状は?
立った時やお腹に力が入った時、お風呂に入った時などに足の付け根の所が膨らんできます。触るとやわらかく指で押さえると引っ込み痛みもないこともあります。横になって寝ている時には自然に戻る場合もあります。しかし一番怖いのは飛び出したものがもとに戻らなくなったり、硬くなったり、痛みが強くなった時です。これは飛び出した腸や脂肪などが足の付け根の筋膜付近で締め付けられてしまい、組織の循環障害や壊死を起こしている状態でヘルニア嵌頓(かんとん)といいます。このような状態になると緊急で手術が必要となることが多いです。
鼠径ヘルニアの治療法は?
ヘルニアの治療方法は昔はヘルニアバンドというバンドでベルトのように巻きつけ飛び出さないようにしていましたが、現在ではそのような方法は根本的な治療ではないため手術によってヘルニアを治療します。麻酔をかけて足の付け根の皮膚を切って飛び出していた腸や脂肪を戻して、メッシュ状のシートやプラグというものを挿入し弱くなった組織を補強します。それにより脱出を防ぎます。手術は1時間ほどで終了しますし入院期間も3,4日ほどです。手術後の再発もかなり少なくなっています。ヘルニアの嵌頓(かんとん)状態の場合は腸を切除する場合やショック状態となることもあり入院期間も長くなります。足の付け根に違和感や何か飛び出してきたという方は、早めに外科受診することをお勧めします。

胃がん
胃がんとは?
胃がんは特に日本人に多いがんです。年間約5万人の方が胃がんで亡くなっています。その数は年々減少傾向にありますが、頻度の高いがんであることは変わりません。胃がんは早期に発見し治療することによって完治可能ながんとも言われています。
胃がんの原因は?
原因は食生活などの環境因子が大きく関わっていると考えられています。塩分の多い食事や喫煙、過度の飲酒などは胃がんの発生リスクを高めると言われています。最近よく耳にするヘリコバクター・ピロリ菌の感染は胃の粘膜の萎縮をきたし、胃がんの発生を高めることがわかっています。この菌に感染している人は除菌治療が必要で除菌により胃がんの発生リスクを低下させることができます。
胃がんの症状とは?
早期の胃がんでは症状は無く、がんの進行によって症状が出現します。大きな潰瘍を形成する場合は痛みを伴うことがあります。胃の出入り口に近いところにがんができて大きくなると食べ物の通過が悪くなり、食欲がなくなったり吐き気を催すなどの症状が現れる場合があります。がんから出血すると便が黒くなったり、貧血になって顔が青ざめたりする場合もあります。腹痛、上腹部の不快感、嘔気、嘔吐、胸やけ、腹部膨満感、食欲不振、体重減少などの自覚症状が現れることもあります。
胃がんの診断
- バリウム検査
バリウムを溶かした造影剤を飲んでレントゲン写真を撮影し、胃の中を調べる検査のことで病変の有無を判定します。 - 内視鏡検査(胃カメラ)
胃カメラを鼻や口から挿入し、胃の中をテレビモニターに映し、がんや潰瘍、ポリープ、炎症などがないかを調べる検査です。鼻から入れる経鼻内視鏡は直径約5mmの細い内視鏡でのどを通る時の嘔気や違和感が少なく苦痛がほとんどありません。検査時間も10分ほどで終了します。胃の中にがんなどの病変が見つかった場合は組織を一部取り病理検査で詳しく調べます。
胃がん

潰瘍を伴う胃がん
[出典元:社会医療法人有隣会 東大阪病院] - CT,MRI検査
がんであることが判明した場合は、がんの広がりを調べる必要があります。がんが胃の壁のどこまで深く広がっているか、リンパ節に転移があるかどうか、肝臓や肺などの臓器に転移があるかどうかを調べる検査です。がんが胃の壁のどの深さまで進んでいるかを調べるために超音波を使った内視鏡検査を行う場合もあります。
胃がんの治療
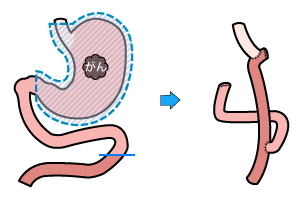
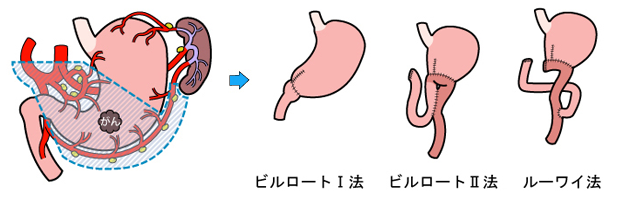
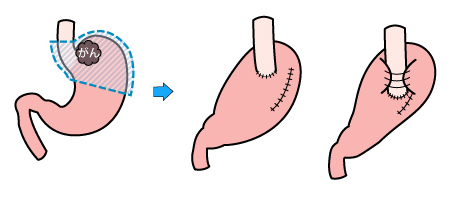
早期がん、進行がんでも手術による治療が望ましいです。早期がんの一部では胃カメラを使って内視鏡的に切除することで根治できる場合もあります。手術は開腹手術と腹腔鏡手術があります。それぞれのがんの進行度や全身状態を考えて選択します。手術後は翌日から歩行して頂き、4-5日目ごろから食事が開始になります。
術後2~3週間目には退院していただき、以後は自宅にて療養して頂きます。手術で摘出した胃やリンパ節などは病理検査で詳しく調べます。その結果によっては抗がん剤治療を行うことがあります。
大腸がん
大腸がんとは?
大腸癌は急速に増加しています。大腸がんになる割合は男性で胃がん、肺がんに次いで3位、女性では乳がんに次いで2位となっています。大腸がんによる死亡数でみると男性で肺がん、胃がんに次いで3位、女性では1位というように、大腸がんになる割合も死亡数も非常に高いことがわかっています。年間の死亡者数は約35000人を超えています。大腸がんが増加した原因として、日本人の食生活が欧米化したことにより動物性脂肪摂取量の増加が大きく関与していると考えられています。大腸がんが早期に発見された場合の手術による治療成績は極めて良好です。一方、がんが進行している場合でも、手術による治療、抗がん剤による治療などを組み合わせることで治癒が期待できます。大腸がんの検診には、便中の血液の有無を調べる便潜血検査があります。特に40歳以上の方には、この便潜血検査をお勧めします。
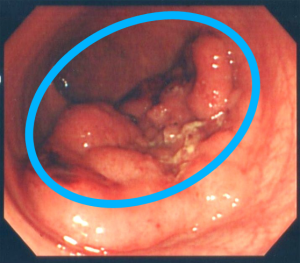
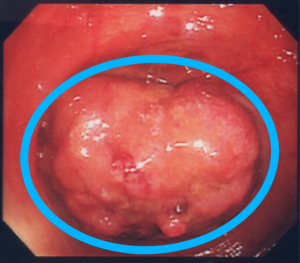
▲大腸がん
大腸がんの原因は?
大腸がんの原因は、日本人の食生活が欧米化したために動物性脂肪摂取量の増加が大きく関与していると考えられています。肉食が多くなり野菜や繊維質の食べ物が不足すると、腸内で善玉菌の減少や消化吸収機能の低下など腸内環境が悪化してしまいます。バランスのよい食生活をすることが大切です。
大腸がんの症状とは?
便秘や下痢をよくおこす、お腹がよく痛くなる、便に血が付くなどの症状がある方はすぐに便潜血検査や大腸カメラをお勧めします。「便に血が付いたけど痔だろう」と思って放っておくと、後になってがんがすでに進行していることもあります。このような症状がある方はすぐに検査を受けて下さい。がんが小さい場合は症状がない場合も多いため、がんを早期に発見し早期に治療するためにも、1年に1回の便潜血検査、大腸カメラをお勧めします。
大腸がんの症状とは?
便秘や下痢をよくおこす、お腹がよく痛くなる、便に血が付くなどの症状がある方はすぐに便潜血検査や大腸カメラをお勧めします。「便に血が付いたけど痔だろう」と思って放っておくと、後になってがんがすでに進行していることもあります。このような症状がある方はすぐに検査を受けて下さい。がんが小さい場合は症状がない場合も多いため、がんを早期に発見し早期に治療するためにも、1年に1回の便潜血検査、大腸カメラをお勧めします。
大腸がんの検査
便潜血陽性と言われたら、さらに精密検査が必要です。
- 大腸内視鏡検査(大腸カメラ)
肛門から内視鏡を挿入し、大腸の中をモニターに映し出して詳細に検査します。通常は鎮静剤という少し眠くなるような注射をして検査をするため苦痛が少なくなります。がんやポリープなどが見つかれば組織を一部取り病理検査に出し詳しく調べます。検査時間も10分から15分程度で終了します。 - CT検査、MRI検査
大腸がんが見つかった場合に他の臓器に転移がないかどうかを調べるために行う検査です。手術後や抗がん剤治療中の経過観察の検査としても行います。
大腸がんの治療
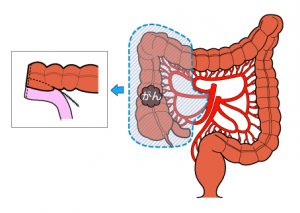
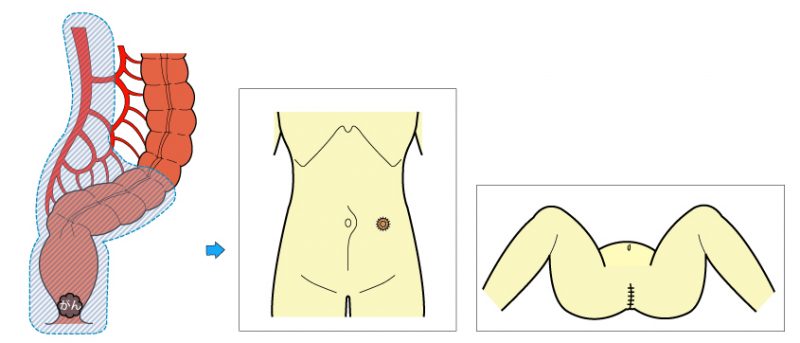
早期がん、進行がんであっても大腸がんの治療はまず手術を行います。進行がんで他の臓器に転移がある場合でもまず大腸がんの手術を行い、時期を見て転移している臓器に対する手術を行います。しかし転移しているがんが多数ある場合は手術をせずに抗がん剤による治療を行います。手術は開腹手術と腹腔鏡手術があります。これらはがんの進行の程度で判断して使い分けます。腹腔鏡による手術は切除する大腸の部分により異なりますが、お腹に1cm程度の切開を4~5カ所おいて、ここからカメラと手の代わりになる鉗子を挿入します。がんができている腸管を栄養している血管(支配血管)の根部を確認します。この部分で血管をクリップなどで挟んで切り離します。この支配血管に伴走してリンパ管やリンパ節が走っているので一緒に取ることができます。次にがんのできている大腸を切除して、再び大腸どうしをつなぎ直します。腹腔鏡による手術では開腹手術に比べて、お腹の傷が小さくて済みますし、手術後の腸の動きが早く回復し食事摂取も早めに可能となります。
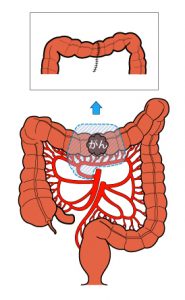
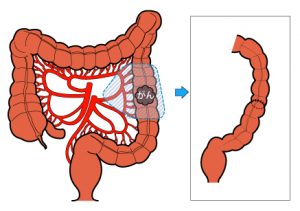
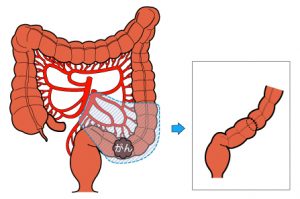
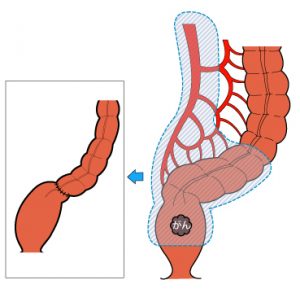
膵臓がん
膵臓がんとは?
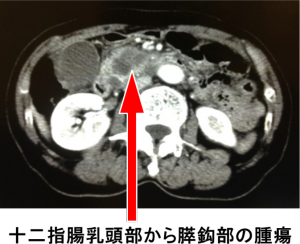
膵臓にできるがんは膵管の細胞にできるがんで約90%以上を占めています。毎年約20,000人が罹患し、約20,000人が死亡する治療が困難な疾患です。膵がんは現在、我が国のがんによる死因の約7%を占めており、肺がん、胃がん、大腸がん、肝がんに次いで第5位となっています。画像診断が進歩した現在においても、遠隔転移を有する進行した病期が45%であり、さらに切除不能の局所進行例の状態で発見される患者も多いがんです。早期の膵臓がんでは特に症状はありません。胃のあたりや背中がだるい、お腹の調子が悪いなどで検査した結果、膵臓がんと判明することが多いです。膵がんの発生要因に関しては、喫煙、肥満、食事、飲酒、コーヒーなどの生活習慣の他、慢性膵炎や糖尿病、遺伝などさまざまな因子の関与が示唆されていますが膵がんの危険因子として現在確立しているのは喫煙のみと考えられています。
膵臓がんの診断
- 腹部超音波検査
簡便な検査ですが患者さんの体形や部位によっては見つけにくい場合もあります。 - CT/MRI検査
病変の状態や周辺の臓器へのがんの広がりの程度、転移の有無などを調べられます。
 [出典元:社会医療法人有隣会 東大阪病院]
[出典元:社会医療法人有隣会 東大阪病院] - 超音波内視鏡検査
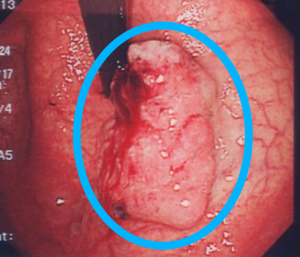
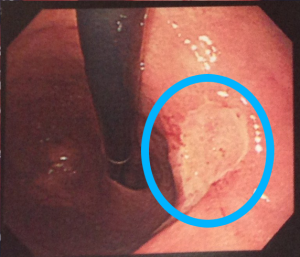
病変がある部位を詳細に調べるために、超音波のついた内視鏡を入れて病変の状態や周囲への広がりなどを見ます。腫瘍の組織を取るために針を刺して調べることもあります。 - ERCP(内視鏡的膵胆管造影検査
内視鏡を挿入し十二指腸乳頭部というところに細いカテーテルを挿入し膵管や胆管の形を調べる検査です。膵液や胆汁を採取して細胞や組織を調べることもあります。、膵がんによって胆管が閉塞している場合(閉塞性黄疸)は胆管内にチューブを挿入し黄疸を治療する事ができます。
膵臓がんの治療
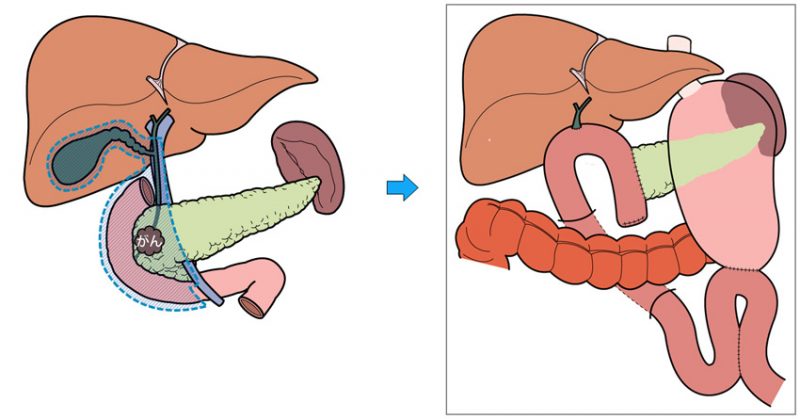
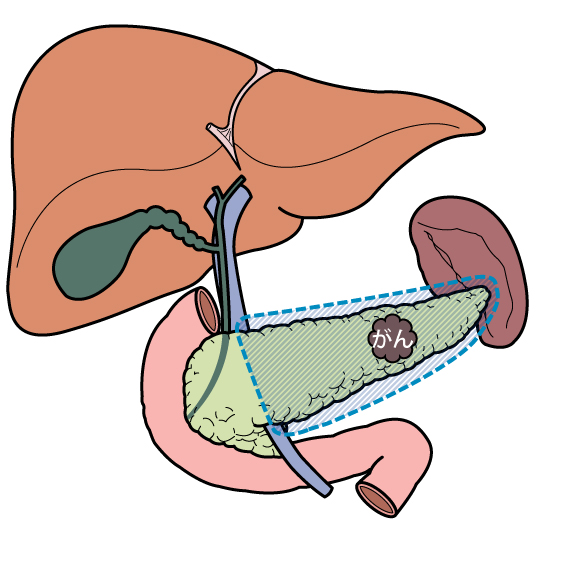
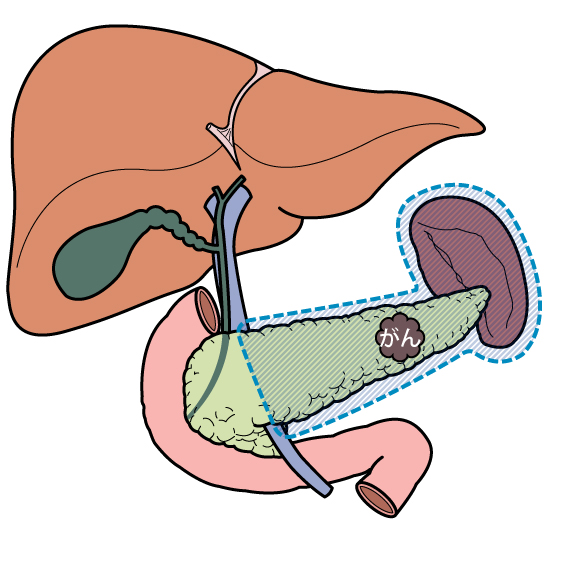
膵がんを放置すると、症状(黄疸, 腹痛, 背部痛, 食欲不振, 嘔吐等)が増悪し近い将来生命を脅かす可能性が高く、手術による切除が望ましいと考えます。膵切除術は治癒あるいは長期生存が期待できる唯一の治療法であり、遠隔転移を認めず原発巣を完全に切除することが期待できる例に対する標準的な治療法となっています。膵頭十二指腸切除、または膵体尾部切除と後腹膜郭清が基本的な術式となっています。
遠隔転移を伴う場合は抗がん剤や放射線治療を組み合わせた治療が選択されます。がんによって閉塞性黄疸を生じている場合はERCP下で胆管ステントや、経皮経肝胆道ドレナージ(PTCD)による治療を行います。
膵がんは手術で切除できても予後は5年生存率10~20%と不良であり、治療成績向上を目指して種々の集学的治療が試みられています。
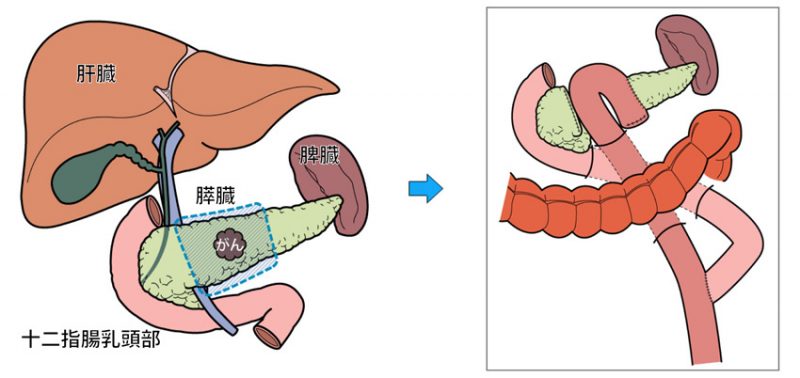
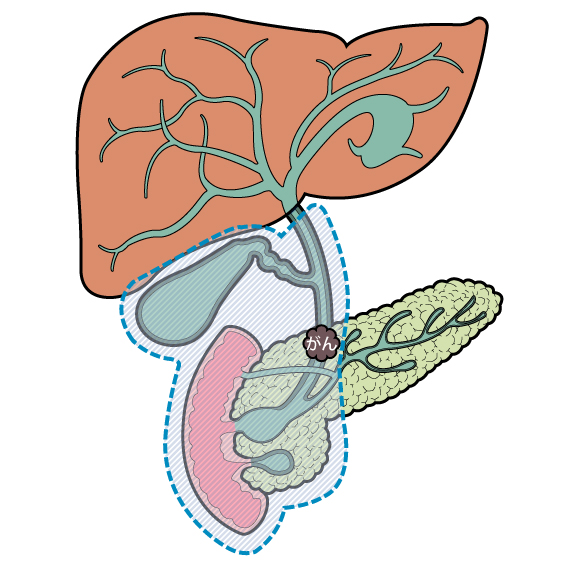
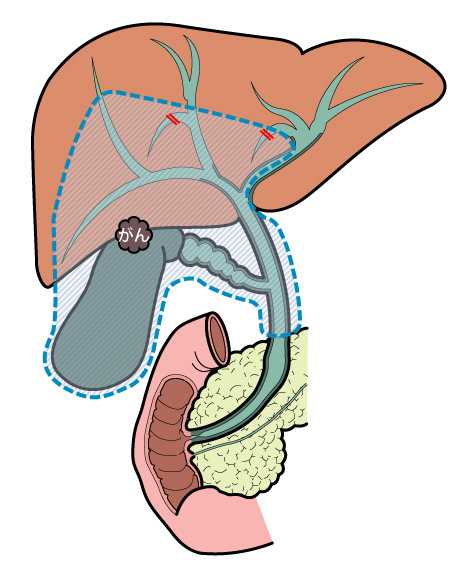
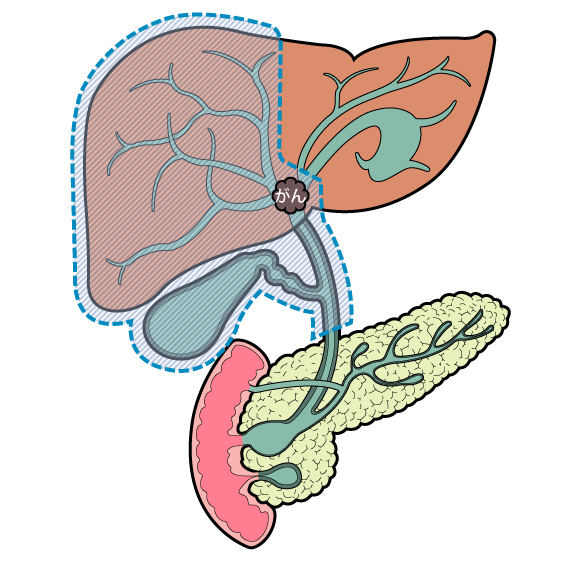
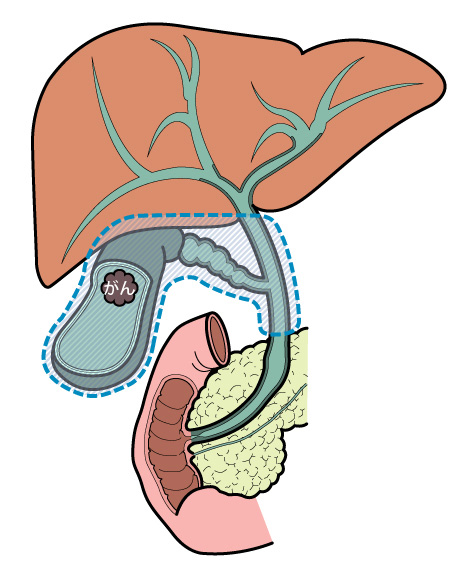
胆管がん
胆管がんとは?
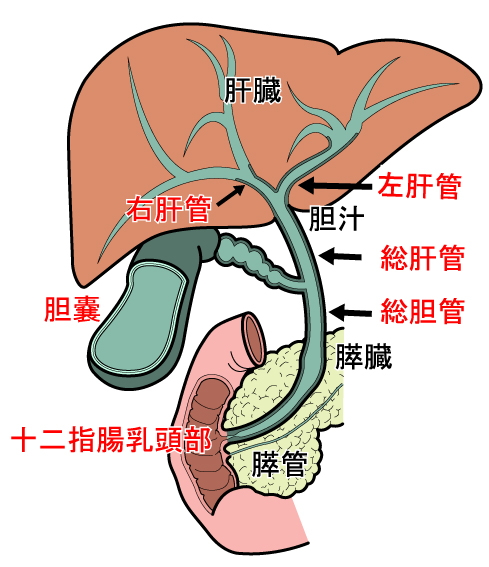
胆管は肝臓で作られた胆汁という消化液が通る管で十二指腸まで続いています。その胆管内にできるがんを胆管がんと言います。人口の高齢化とともに胆管がんは増加の傾向にあります。胆管がんは悪性度が高く、胃がんや大腸がんに比べると治療成績が悪い病気です。
胆管がんの原因は?
生まれつき胆管と膵管の合流異常がある方は胆管がんが発生しやすいと考えられています。最近ではある印刷業者での発生が高いことが言われており、ある種の薬剤が関係しているとも言われています。
胆管がんの診断
血液検査ではビリルビンやGOT(AST)、GPT(ALT)、腫瘍マーカーであるCEAやCA19-9という値が上昇することがあります。腹部超音波検査やCT検査、MRI検査では拡張した胆管やがんの位置がわかります。胆管や膵管の状態を詳しく調べるために内視鏡検査(内視鏡的逆行性膵胆管造影)をする場合もあります。
- 腹部超音波検査
胆管内にできたがんにより胆管が閉塞すると、胆汁の流れが悪くなり胆管が拡張してきます。腹部超音波検査では、この拡張した胆管を調べることができます。 - CT/MRI検査
胆管の拡張の程度、病変の状態や周辺の臓器へのがんの広がりや転移の有無などを調べられます。 - ERCP(内視鏡的膵胆管造影検査
内視鏡を挿入し十二指腸乳頭部というところに細いカテーテルを挿入し膵管や胆管の形を調べる検査です。胆汁を採取して細胞や組織を調べることもあります。、胆管がんによって胆管が閉塞している場合(閉塞性黄疸)は胆管内にチューブを挿入し黄疸を治療する事ができます。
胆管がんの治療
胆管ががんにより閉塞している場合は胆汁の流れが悪くなっているため、その胆汁の流れを良くする必要があります。内視鏡を使って狭くなった胆管の中に細いチューブを入れて胆汁の流れを改善させます。ビリルビンやGOT、GPTの値などを改善させてから手術が必要になります。胆管がんの手術は胆管、膵臓の一部を切除する膵頭十二指腸切除術を行います。がんの広がり具合により肝臓を一部切除することもあります。胆管がんは非常に悪性度が高いため、手術後に抗がん剤治療を行うことが多いです。がんがすでに肝臓や肺などに転移している場合は手術ができないため、抗がん剤治療や放射線治療などを行います。