
とうにょうびょうせいじんしょう
糖尿病性腎症の症状と原因
進行を防ぐための治療法と日常生活の注意点
公開日:2025-09-01 / 更新日:2025-09-16
糖尿病性腎症は、糖尿病の三大合併症の一つであり、自覚症状がないまま進行することが多い病気です。別名、糖尿病性腎臓病(DKD)とも呼ばれます。糖尿病による高血糖の状態が長く続くことで腎臓の機能が少しずつ低下し、進行すると、やがては透析や腎移植が必要となる末期腎不全に至る可能性があります。日本の公的な統計では、新たに透析を始める方の原因として最も多く、全体の4割以上を占めています。しかし、早期に発見し、適切な治療を継続することで、腎機能の低下を抑え、進行を防ぐことが可能です。この記事では、糖尿病性腎症の原因や症状、検査・診断から、治療法、日常生活での注意点までを分かりやすく解説します。
糖尿病性腎症とは?定義とメカニズム
糖尿病性腎症は、糖尿病による高血糖状態が続き、腎臓の血管が損傷することが原因で発症します。腎臓には、血液から老廃物を取り除いて尿として排泄し、体内の水分量や血圧などを調整する働きがあり、これは腎臓の微細な血管が張り巡らされている糸球体という場所で行われています。糖尿病で高血糖状態が続くと、血液中のブドウ糖が組織のタンパク質に結合した物質が増え、全身の小さな血管を傷つけて血管を詰まらせたり破いたりします。糸球体には細い血管が多いので、損傷が起こりやすく、その結果として腎臓の機能が低下すると考えられています。
糖尿病性腎症の主な症状チェックリスト
糖尿病性腎症は、初期の段階では自覚症状がほとんどありません。進行すると以下のような症状が現れることがあります。
- 尿の泡立ちがなかなか消えない(たんぱく尿のサイン)
- 足や顔のむくみ
- 体がだるい、疲れやすい
- 貧血(めまい、立ちくらみ、動悸)
- 食欲不振
- 血圧の上昇
これらの症状は、腎機能がかなり低下してから現れることが多いため、症状がないからといって安心はできません。健康診断で尿たんぱくを指摘されたり、糖尿病の治療中であったりする方は、定期的な検査で腎臓の状態をチェックすることが非常に重要です。特に、足のむくみなどの症状に気づいた場合は、早めに医療機関を受診する目安となります。
糖尿病性腎症の原因とリスク要因
糖尿病性腎症の最も大きな原因は、糖尿病による「高血糖」です。長期間にわたる高血糖が腎臓の血管を傷つけ、機能を低下させます。
その他、以下のような要因が発症や進行のリスクを高めることが知られています。
- 高血圧:
腎臓にかかる負担を増やし、障害を進行させます。 - 脂質異常症(高コレステロール血症など):
動脈硬化を促進し、腎臓の血管にも悪影響を及ぼします。 - 肥満
- 喫煙:
腎臓の血流を悪化させます。 - 遺伝的な要因:
家族に糖尿病性腎症の方がいる場合、リスクが高まる可能性があります。 - 糖尿病の罹病期間:
糖尿病になってからの期間が長いほど、発症のリスクは高まります。
▼新規透析導入患者の原疾患(2023年末)
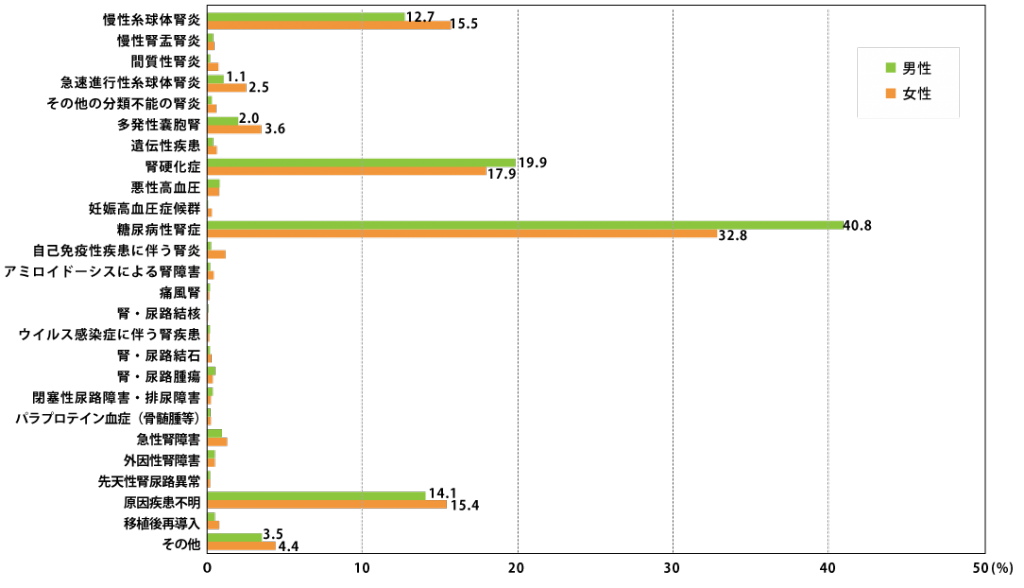
出典:日本透析医学会「わが国の慢性透析療法の現況(2023年)」(https://docs.jsdt.or.jp/overview/index.html)
糖尿病性腎症の検査と診断基準
何科を受診すべきか
糖尿病性腎症が疑われる場合や、糖尿病の合併症をチェックするためには、かかりつけの「糖尿病内科」や「内科」、あるいは「腎臓内科」を受診することが推奨されます。
診断は、主に「尿検査」と「血液検査」によって行われます。
- 尿検査:
尿中に漏れ出ているアルブミンの量を調べます。ごくわずかなアルブミンが漏れ出す「微量アルブミン尿」は、糖尿病性腎症の早期のサインであり、この段階で治療を始めることが非常に重要です。 - 血液検査:
血液中の老廃物であるクレアチニンの値を測定し、年齢や性別から腎臓の働きを示す「eGFR(推算糸球体濾過量)」を算出します。eGFRの値が低いほど、腎機能が低下していることを意味します。
これらの検査結果に基づき、「糖尿病性腎症病期分類」という基準に沿って病気の進行度(ステージ)が診断され、治療方針が決定されます。場合によっては、腎臓の組織を直接採取して調べる「腎生検」が行われることもあります。
糖尿病性腎症の治療法:薬物療法とその他の選択肢
糖尿病性腎症の治療の目的は、腎機能の低下を食い止め、末期腎不全への進行を防ぐことです。日本腎臓学会や日本糖尿病学会が発行する診療ガイドラインに基づき、「血糖コントロール」「血圧管理」「食事療法」を基本とした治療が行われます。
薬物療法
血糖と血圧を良好にコントロールするために、薬物療法が行われます。
- 血糖コントロール:
インスリン製剤や経口血糖降下薬が用いられます。近年では、腎臓を保護する効果が期待される「SGLT2阻害薬」や「GLP-1受容体作動薬」などが、病状に応じて使用されることがあります。 - 血圧管理:
腎保護作用も併せ持つ「レニン・アンギオテンシン系(RAS)阻害薬」が第一選択薬としてよく用いられます。
これらの薬は、医師が患者さん一人ひとりの状態に合わせて処方します。副作用が心配な場合も、自己判断で中断せず、必ず医師や薬剤師に相談することが大切です。
手術・その他の治療
薬物療法や食事療法で腎機能の低下を止められず、末期腎不全に至った場合には、生命を維持するために以下の治療が必要となります。
- 血液透析:
血液を体外に循環させ、ダイアライザーと呼ばれる透析膜を介して老廃物や余分な水分を取り除く治療法です。週3回、医療機関に通院して行います。 - 腹膜透析:
自分のお腹にある腹膜を使い、尿毒素を除去する治療法です(当院では行っておりません)。 - 腎移植:
他の人から提供された健康な腎臓を移植する手術です。
日常生活での注意点と予防・セルフケア
糖尿病性腎症の進行を抑え、予防するためには、日常生活でのセルフケアが非常に重要です。
- 血糖コントロール:
医師の指示に従い、薬物療法や食事療法、運動療法を継続し、血糖値を安定させることが基本です。 - 血圧管理:
家庭でも血圧を測定する習慣をつけ、記録しておくと診療の際に役立ちます。 - 食事療法(減塩・たんぱく質制限):
高血圧や腎臓への負担を軽減するため、塩分を控えることが推奨されます。病期が進行すると、たんぱく質の摂取量を制限する必要が出てくる場合があります。ただし、自己流の厳しい制限は栄養状態を悪化させる危険があるため、必ず医師や管理栄養士の指導のもとで行ってください。 - 禁煙:
喫煙は腎機能の低下を早めるため、禁煙が強く推奨されます。 - 定期的な受診と検査:
自覚症状がなくても、必ず定期的に医療機関を受診し、尿検査や血液検査を受けて腎臓の状態を確認しましょう。
よくある質問(FAQ)
Q1. 糖尿病性腎症は治りますか?
A1. 一度失われた腎機能が完全に元通りになることは難しいと考えられています。しかし、「微量アルブミン尿」などのごく早期の段階で発見し、厳格な血糖・血圧コントロールや生活習慣の改善を行うことで、腎機能の低下を大幅に遅らせたり、正常に近い状態を維持したりすることは可能です。
Q2. 透析を避けるにはどうすればいいですか?
A2. 人工透析を避けるためには、早期発見と治療の継続が最も重要です。医師の指導のもと、血糖と血圧を目標値内にコントロールし、減塩を中心とした食事療法を続け、適切な薬物療法を受けることが、腎機能を守るための鍵となります。
Q3. 食事制限では何に気をつければいいですか?
A3. 主に「減塩」が重要となります。進行度によっては「たんぱく質制限」や「カリウム制限」が必要になることもあります。必要な食事療法は病期によって大きく異なるため、必ず主治医や管理栄養士に相談し、自分に合った指導を受けてください。
Q4. 治療費はどのくらいかかりますか?
A4. 治療費は、病状や治療内容、加入している公的医療保険の種類によって異なります。医療費の自己負担額が高額になった場合には「高額療養費制度」が利用できます。また、透析の治療には「特定疾病療養受療制度」といった公的な助成制度があります。詳しくは、病院の医療相談室やソーシャルワーカー、お住まいの市区町村の担当窓口にご相談ください。
まとめと次のステップ
糖尿病性腎症は、自覚症状なく進行し、放置すると透析が必要になることもある重大な合併症です。しかし、正しく理解し、早期から対策を講じることで、その進行を大きく遅らせることができます。
- 糖尿病性腎症は初期には症状がほとんどありません。
- 早期発見の鍵は、定期的な「尿検査(特に微量アルブミン尿)」と「血液検査(eGFR)」です。
- 治療の基本は「血糖コントロール」と「血圧管理」です。
- 食事療法(減塩など)や禁煙といった生活習慣の改善が、腎臓を守るために不可欠です。
糖尿病と診断されている方は、症状がなくても定期的に腎臓の検査を受けることが大切です。健康診断で異常を指摘された方や、むくみなどの気になる症状がある方は、決して放置せず、お早めに専門の医療機関にご相談ください。
免責事項:
本記事は疾患に関する一般的な情報提供を目的としています。記載内容には万全を期しておりますが、その正確性・最新性を保証するものではありません。本記事の情報は医学的アドバイスの提供ではなく、実際の診療行為に代わるものでもありません。症状や体調に不安がある方は、必ず専門の医療機関でご相談ください。

