
たいじょうほうしん
帯状疱疹の症状と原因
痛みを残さないための治療法とワクチン予防
公開日:2026-03-06 / 更新日:2026-05-11
帯状疱疹の初期症状(ピリピリとした痛み・違和感)、原因、治療法を日本皮膚科学会「帯状疱疹診療ガイドライン」に基づき解説。50代以上で急増する発症リスク、他人への感染性、後遺症(帯状疱疹後神経痛)を防ぐための早期受診とワクチン予防について網羅。
帯状疱疹(たいじょうほうしん)は、「体の片側がピリピリ痛む」「赤い発疹ができる」といった症状が特徴の皮膚疾患です。日本皮膚科学会のガイドラインによると、80歳までに約3人に1人が発症すると推計されており、決して珍しい病気ではありません。 原因は、子供の頃にかかった「水ぼうそう」のウイルスが再び暴れだすことにあります。最大の問題は、皮膚が治った後も痛みが長く続く「帯状疱疹後神経痛(PHN)」という後遺症です。 この記事では、早期発見のための症状チェック、原因、標準的な治療法、そして発症や重症化を防ぐワクチンの情報について、専門的な知見に基づき分かりやすく解説します。
帯状疱疹とは?定義とメカニズム
帯状疱疹は、医学的には「水痘(すいとう)・帯状疱疹ウイルス(VZV)」の再活性化によって起こる感染症と定義されています。別名「帯状ヘルペス」や、地域によっては「胴巻き(どうまき)」「たすき掛け」と呼ばれることもあります。
発症のメカニズムは以下の通りです。
多くの人は子供の頃に水ぼうそうにかかりますが、このウイルスは治った後も完全に消えるわけではありません。
背骨に近い「神経節」という場所に、何十年もの間、静かに隠れ潜んでいます(潜伏感染)。
普段は免疫の力で抑え込まれていますが、加齢や過労、ストレスなどで免疫力が低下すると、ウイルスが再び活動を始めます。
ウイルスは神経の通り道(神経支配領域)に沿って皮膚へと移動し、そこで炎症を起こすため、帯状に痛みや発疹が現れるのです。
帯状疱疹の主な症状チェックリスト
帯状疱疹の典型的な症状は、体の左右どちらか一方に現れる痛みと、それに続く皮膚症状です。以下のようなサインがないか確認してみてください。
初期症状(前駆症状)
・皮膚に見た目の変化がないのに、片側にピリピリ、チクチクとした痛みを感じる。
・皮膚の違和感やかゆみ、しびれがある。
・「脇腹が右側だけチクチクする」「頭皮がズキズキ痛む」といった局所的な神経痛。
・衣服が擦れるだけで痛む(アロディニア)こともある。
進行後の症状(数日~1週間後)
・痛みのあった場所に、赤い斑点(紅斑)が現れジョジョに水疱になり水ぶくれが破れてただれ(びらん)、やがてカサブタ(痂皮)になり、かゆみを伴うことがある。 ・発熱やリンパ節の腫れ、頭痛を伴うことがある。
注意すべきサイン(受診の目安)
①片側の痛みが強く、眠れない日が続く。
②片側だけの違和感や痛みが続く場合は注意が必要です。
③顔面の麻痺・視力低下
帯状疱疹の原因とリスク要因
帯状疱疹の直接的な原因は「水痘・帯状疱疹ウイルス」ですが、発症の引き金となるのは「免疫力の低下」です。
主なリスク要因(発症しやすくなる要因)は以下の通りです。
- 加齢:
50代から発症率が急激に高まります。加齢に伴い、ウイルスに対する免疫機能が自然と低下するためと考えられています。 - 過労・ストレス:
激しい疲れや精神的なストレスは免疫力を弱め、ウイルスの再活性化を招きます。 - 病気や治療の影響:
糖尿病、悪性腫瘍(がん)などの基礎疾患がある方や、免疫抑制薬を使用している方はリスクが高くなります。
▼ 年齢階級別 帯状疱疹発症率
出典:出典:国立感染症研究所IASR Vol.39 (宮崎スタディ)(https://www.biken.or.jp/upload/wp-content/uploads/2021/10/vaccine_no_michi_vol.12.pdf)
帯状疱疹の検査と診断基準
何科を受診すべきか
帯状疱疹が疑われる場合、受診すべき診療科は「皮膚科」です。痛みが激しい場合は、皮膚科での治療と並行して「ペインクリニック」を紹介されることもあります。
診断の流れは以下の通りです。
- 視診と問診:
医師が患部を見て、特徴的な水ぶくれの分布(神経の走行に沿っているか)や痛みの性質を確認します。多くの場合、見た目と症状で診断が可能です。 - 検査:
判断が難しい初期や非典型的なケースでは、以下のような検査が行われることがあります。 - Tzanck(ツァンク)試験:
水ぶくれの内容物を顕微鏡で観察し、ウイルス感染の特徴的な細胞変化を確認します。 - 抗原検査・PCR検査:
ウイルスの有無を直接調べる検査です。 - デルマトーム(皮膚分節)の確認:
症状が出ている場所が、特定の神経支配領域と一致するかを確認します。
日本皮膚科学会のガイドラインに基づき、これらの情報を総合して診断が行われます。
帯状疱疹の治療法
薬物療法とその他の選択肢 治療の基本は、ウイルスの増殖を抑える「抗ウイルス薬」の使用と、痛みを和らげる「鎮痛薬」の使用です。特に重要なのは、発症(皮疹出現)から72時間(3日)以内に治療を開始することです。早期に治療を始めることで、皮膚症状の重症化を防ぎ、後遺症のリスクを減らすことができると考えられています。
薬物療法 ・抗ウイルス薬
アメナメビル、バラシクロビル、アシクロビルなどの一般名で知られる飲み薬が処方されます。これらはウイルスのDNA複製を阻害し、増殖を抑える働きがあります。医師の指示通りに、定められた期間(通常7日間程度)しっかり飲み切ることが重要です。
- 鎮痛薬(痛み止め):
アセトアミノフェンやNSAIDs(非ステロイド性抗炎症薬)などが使われます。痛みが強い場合は、神経痛に効く特殊な薬やオピオイド鎮痛薬などが検討されることもあります。痛みを我慢すると神経が過敏になり、痛みが残りやすくなるため、適切に薬を使って痛みをコントロールすることが推奨されます。
手術・その他の治療
- 神経ブロック注射:
薬物療法だけでは痛みがコントロールできない場合や、顔面の麻痺などが懸念される場合、ペインクリニックなどで神経の近くに局所麻酔薬を注入する「神経ブロック」が行われることがあります。 - 入院治療:
汎発性帯状疱疹(全身に水疱が広がる重症型)や、髄膜炎などの合併症がある場合、免疫力が著しく低下している場合は、入院して抗ウイルス薬の点滴を行うことが検討されます。
▼帯状疱疹後神経痛(PHN)への移行リスク
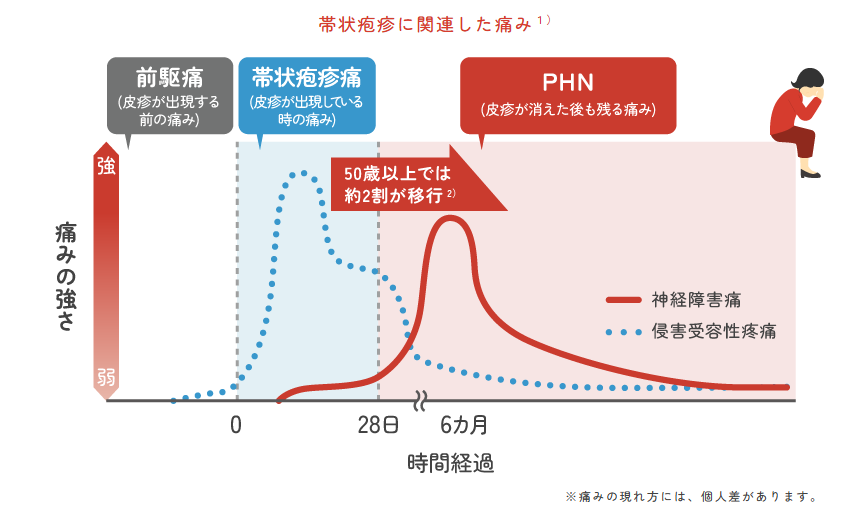
1)比嘉和夫. 治療. 2008; 90(7): 2147-2149. 2)Takao Y, et al. J Epidemiol. 2015; 25(10): 617-25.
日常生活での注意点と予防は、安静にして免疫力を回復させることが第一です。
- 患部のケア:
水ぶくれは無理に破らず、清潔に保ちましょう。細菌感染を防ぐためです。 - 入浴:
医師の許可があれば入浴可能です。体を温めることで血行が良くなり、痛みが和らぐ効果も期待できます。ただし、一番最後に入るなど家族への配慮が必要です。 - 食事と睡眠:
バランスの良い食事と十分な睡眠をとり、過労を避けましょう。
予防について:
ワクチン接種 再発や発症を防ぐ最も有効な手段として、50歳以上の方を対象としたワクチン接種があります。
- 乾燥弱毒生水痘ワクチン(生ワクチン):
従来からあるワクチンで、1回接種です。 - 乾燥組換え帯状疱疹ワクチン:
新しい不活化ワクチンで、2回接種が必要です。発症予防効果が高く(50歳以上で97%以上)、長期間(15)年効果が持続するとされています。 自治体によっては費用の助成を行っている場合もあるため、かかりつけ医に相談してみることをお勧めします。
よくある質問(FAQ)
Q1. 家族や他人にうつりますか?孫や妊婦と会っても大丈夫ですか?
A1. 帯状疱疹として直接うつることはありませんが、「水ぼうそう」として感染するリスクがあります。水ぼうそうにかかったことのない乳幼児や、免疫のない妊婦さんには、水ぶくれの中のウイルスが感染源となる可能性があります。すべての水ぶくれがカサブタになるまでは、接触を避けること(タオルを分ける、一緒の入浴を控える等)が推奨されます。
Q2. 仕事や学校はどのくらい休むべきですか?
A2. 痛みで日常生活が困難な場合や、発疹が広範囲で他人に感染させるリスクがある時期(水ぶくれができている時期)は、休養することが望ましいです。一般的には、水ぶくれがカサブタになり、体調が落ち着くまでが目安となりますが、職種や症状によるため医師に相談してください。
Q3. 帯状疱疹は完治しますか?再発することはありますか?
A3. 皮膚の症状は通常2~3週間程度で治ります。しかし、ウイルスは神経節に残るため、免疫力が再び大きく低下した際に再発する可能性はゼロではありません。ただし、頻繁に再発する病気ではありませ
ん。痛みが長期間残る「帯状疱疹後神経痛」への移行を防ぐためにも、早めの受診と治療完遂が大切です。
まとめと次のステップ
帯状疱疹は、加齢や疲れをきっかけに誰にでも起こりうる身近な病気ですが、対応の早さが予後を左右します。
- 早期発見:
片側の「ピリピリ」「チクチク」という痛みや違和感を見逃さない。 - 早期受診:
発疹が出たら、できるだけ72時間以内に皮膚科を受診し、抗ウイルス薬による治療を始める。 - 予防:
50歳を過ぎたら、発症と重症化を防ぐためのワクチン接種を検討する。
「もしかして?」と思ったら、痛みを我慢せずに早めに医療機関へ相談してください。適切な治療を受けることで、辛い痛みから早く解放され、後遺症のリスクを減らすことができます。
免責事項:
本記事は疾患に関する一般的な情報提供を目的としています。記載内容には万全を期しておりますが、その正確性・最新性を保証するものではありません。本記事の情報は医学的アドバイスの提供ではなく、実際の診療行為に代わるものでもありません。症状や体調に不安がある方は、必ず専門の医療機関でご相談ください。

