
ちょうへいそく
腸閉塞(イレウス)の症状と原因
知っておきたい治療法と日常生活での注意点
公開日:2026-01-19 / 更新日:2026-01-19
腸閉塞(イレウス)の初期症状、原因、治療法をガイドラインに基づき解説。激しい腹痛・嘔吐・便秘の危険なサインから、術後癒着のリスク、入院期間、食事療法まで網羅的に情報提供します。
腸閉塞(ちょうへいそく)は、何らかの原因で腸の中を食べ物や消化液が流れなくなってしまう病気です。「お腹が張って苦しい」「ガスが出ない」「激しい腹痛がある」といった症状が現れ、放置すると命に関わることもある緊急性の高い状態です。
一般的には「イレウス」とも呼ばれますが、医学的には腸が物理的に塞がるものを「腸閉塞」、腸の動きが悪くなるものを「イレウス」と区別することもあります。
この記事では、日本腹部救急医学会などのガイドラインや最新の統計データに基づき、腸閉塞のサイン、原因、そして適切な治療法について分かりやすく解説します。
腸閉塞とは?定義とメカニズム
腸閉塞とは、口から食べた物や消化液が、小腸や大腸で詰まってしまい、肛門側へ移動できなくなった状態(通過障害)を指します。
道路で例えるなら、事故や工事で道が完全に塞がれ、車(食べ物やガス)が動けずに大渋滞を起こしているような状態です。渋滞が起きると、腸管内にはガスや腸液が溜まり、お腹がパンパンに膨れ上がります。
用語の解説:腸閉塞とイレウス
「急性腹症診療ガイドライン2025」によると、以下のように定義されています。
・腸閉塞(機械的): 腸が癒着したり、がんができたりして物理的に塞がっている状態。
・イレウス(機能的): 腸の麻痺などが原因で、動きが悪くなって流れが停滞している状態。
一般的には両者を合わせて「イレウス」と呼ぶことも多いですが、治療方針が異なるため、医師はこれらを区別して診断します。
腸閉塞の主な症状チェックリスト
腸閉塞には、特徴的な「4つのサイン(4徴)」があると考えられています。以下のような症状が見られる場合は注意が必要です。
- 激しい腹痛:「キリキリ」「差し込むような」痛みが、波のように強くなったり弱くなったりを繰り返します(仙痛)。
- 嘔吐(吐き気):食べた物だけでなく、進行すると緑色や茶褐色(胆汁や腸液の色)の液体を吐くことがあります。
- 腹部膨満感:お腹全体がパンパンに張り、叩くと太鼓のような音がすることがあります。
- 排ガス・排便の停止:オナラや便が全く出なくなります。これは腸が完全に詰まっている重要なサインです。
受診の目安:上記の症状に加え、お腹の手術歴がある方や、「おへその周りを押すと痛い」「激痛でのたうち回る」ほどの痛みがある場合は、ためらわずに医療機関を受診してください。
腸閉塞の原因とリスク要因
腸閉塞が起こる原因は、小腸と大腸で傾向が大きく異なります。
- 術後の癒着(ゆちゃく)
最も多い原因です。過去にお腹の手術(開腹手術など)を受けた際、治る過程で腸同士や腸と腹壁がくっついてしまうことを「癒着」と言います。この癒着部分で腸が折れ曲がったり狭くなったりして、詰まりやすくなります。 - 腫瘍(がん)
特に大腸における腸閉塞の原因として最も多いのが「大腸がん」です。がんが大きくなり、腸の通り道を塞いでしまいます。 - ヘルニア・腸捻転(ちょうねんてん)
腸がねじれたり(捻転)、ヘルニアの穴にはまり込んだりして血流が悪くなることがあります。これは「絞扼性(こうやくせい)腸閉塞」と呼ばれ、緊急手術が必要になることが多い危険な状態です。 - その他
便秘が重症化して便が詰まることや、まれに難病(慢性特発性偽性腸閉塞症など)が原因となることもあります。
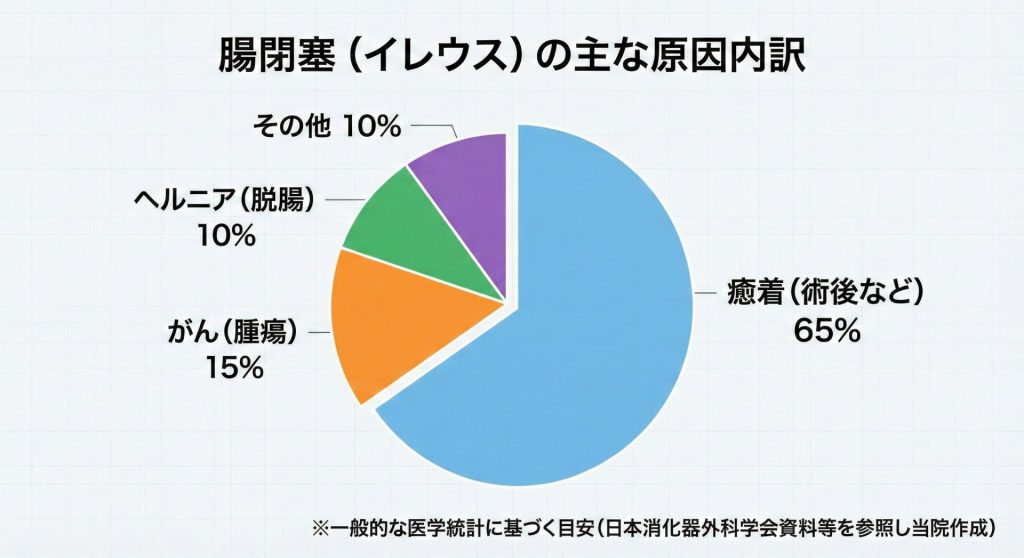
出典:一般社団法人 日本消化器外科学会「市民の皆様へ:腸閉塞(イレウス)について」
参考ガイドライン: 大腸癌研究会編『大腸癌治療ガイドライン 医師用 2024年版』
腸閉塞の検査と診断基準
何科を受診すべきか
お腹の激しい痛みや張りが続く場合は、「消化器内科」を受診してください。夜間や休日で激痛がある場合は、救急外来の受診が推奨されます。
主な検査と診断の流れ 医師は問診に加え、以下の検査を行って診断します。
- 腹部レントゲン検査:
腸の中にガスや液体が溜まっているかを確認します。ガスと液体の境界線が水平に見える「ニボー像(鏡面像)」という特徴的な所見が診断の決め手になります。 - CT検査:
詰まっている場所や原因(がんやヘルニアなど)、腸の血流が悪くなっていないかを詳しく調べます。
診断基準としては、「急性腹症診療ガイドライン」などが用いられ、これらの検査結果と症状を総合的に判断します。
腸閉塞の治療法:薬物療法とその他の選択肢
治療法は、手術をせずに治す「保存的治療」と、「外科手術」の2つに大きく分けられます。どちらを選択するかは、詰まりの原因や重症度によって決定されます。
薬物療法(保存的治療)
軽度の癒着による腸閉塞や、腸の血流障害がない場合は、まず保存的治療が行われます。
- 絶食・点滴:
腸を休ませるため、食事や水分摂取を中止(絶食)します。必要な水分や栄養は点滴で補います。 - イレウス管(経鼻胃管):
鼻から細いチューブを胃や腸まで入れ、溜まっている消化液やガスを体の外へ吸い出します。これにより腸の圧力が下がり、閉塞が解除されることが期待できます。
患者さんにとっては「管を入れる時の苦痛」を伴う処置ですが、お腹の張りや痛みを劇的に和らげる効果があります。
手術・その他の治療
保存的治療で改善しない場合や、腸がねじれて血流が止まっている(絞扼性)場合、あるいは大腸がんが原因の場合は、手術が必要となります。
- 癒着剥離術(ゆちゃくはくりじゅつ):
くっついてしまった腸をはがして通りを良くします。 - 腸管切除術:
がんができている部分や、血流が途絶えて壊死(えし)してしまった腸を切除し、つなぎ合わせます。 - 腹腔鏡手術
状況によっては、お腹を大きく切らずに小さな穴からカメラを入れて行う腹腔鏡手術が選択されることもあります。
当院では全身状態・原因・緊急性などを判断し、手術、術式を選択しています。
最近では、手術後の癒着を防ぐための「癒着防止材」が使用されることも増えています。
日常生活での注意点と予防・セルフケア
腸閉塞、特に術後の癒着によるものは再発するリスクがあります。退院後は以下の点に注意して生活することが推奨されます。
- 消化の良い食事を心がける:
食物繊維が多すぎるもの(ゴボウ、キノコ類、海藻など)は控えめにし、消化の良い食材を選びましょう。 - よく噛んで食べる:
食べ物を細かくすることで、腸での詰まりを防ぎます。 - 暴飲暴食を避ける:
一度に大量に食べると腸に負担がかかります。腹八分目を心がけましょう。 - 水分摂取と適度な運動:
便秘は腸閉塞の誘因になります。水分をしっかり摂り、ウォーキングなどの適度な運動で腸の動きを整えましょう。
よくある質問(FAQ)
Q1. 腸閉塞は完治しますか?再発することはありますか?
A1. 原因によりますが、手術後の癒着が原因の場合、体質や手術の影響で再発する可能性があります。ただし、食事療法や生活習慣の改善でリスクを下げることは可能です。
Q2. 鼻から入れる管(イレウス管)は痛いですか?
A2. 鼻から喉を通す際に違和感や痛みを感じる方が多く、「辛い」とおっしゃる患者さんも少なくありません。しかし、麻酔ゼリーを使用するなど苦痛を和らげる工夫が行われます。管が入ってガスや腸液が抜けると、お腹の激痛や苦しさは大きく改善します。
Q3. ストレスが原因で腸閉塞になりますか?
A3.ストレスが直接的に腸を「物理的に塞ぐ」ことはありませんが、自律神経の乱れにより腸の動きが悪くなる「機能的腸閉塞(イレウス)」や便秘の悪化につながる可能性はあります。
Q4. 治療費や入院期間はどのくらいですか?
A4.保存的治療で済む場合は1週間〜10日程度、手術が必要な場合は2週間以上の入院となることが一般的です。費用は治療内容や保険適用により異なりますが、高額療養費制度の対象となる場合が多いので、病院の窓口で相談することをお勧めします。
まとめと次のステップ
腸閉塞は、突然の激痛とともにやってくる辛い病気ですが、適切な診断と治療を行えば回復が見込めます。
- 激しい腹痛、嘔吐、お腹の張り、排ガス停止(4徴)は危険なサインです。
- 原因は術後の癒着やがんなどが多く、レントゲンやCTで診断します。
- 治療は絶食や鼻からのチューブによる保存療法が基本ですが、手術が必要な場合もあります。
- 予防には「消化の良い食事」と「よく噛むこと」が大切です。
「お腹が痛いけれど、波があるから大丈夫」と我慢せず、上記の症状に当てはまる場合は、早めに消化器科を受診してください。早期発見が、重症化を防ぐための第一歩です。
免責事項:
本記事は疾患に関する一般的な情報提供を目的としています。記載内容には万全を期しておりますが、その正確性・最新性を保証するものではありません。本記事の情報は医学的アドバイスの提供ではなく、実際の診療行為に代わるものでもありません。症状や体調に不安がある方は、必ず専門の医療機関でご相談ください。
