[こんな時は救急外来へ!!症例別Q&A]
脚の付け根・太ももの骨を骨折(大腿骨骨折)の治療・手術・入院・リハビリ
- 大腿骨骨折(脚の付け根・太ももの骨の骨折)について
- 脚の付け根・太ももの骨を骨折(大腿骨骨折)した時の応急処置
- 脚の付け根・太ももの骨を骨折(大腿骨骨折)の予防・対策
- 脚の付け根・太ももの骨を骨折(大腿骨骨折)の治療・手術・入院・リハビリ
- 大腿骨骨折の治療方法にはどのようなものがありますか?
- 高齢者でも手術をしてもらえますか?
- 大腿骨の骨折をしたら歩けなくなりますか?
- 手術後に注意しておくことはありますか?
- 高齢者の手術後に注意しておくことはありますか?
- 大腿骨頚部骨折のリハビリテーションではどのようなことを 行うのですか?
- リハビリテーションにはどのような種類がありますか?
- 術後のリハビリはどんなことをするのですか?
- 筋力をつけるリハビリについて教えてください。
- 手術の後に熱が出たり、元気がないのですがリハビリはしないといけませんか?
- ご飯が食べられていないようですが、リハビリはできるのでしょうか?
- 作業療法ではどのようなリハビリを行うのでしょうか?
- リハビリで家族ができることはありますか?
- 入院中に家族がしておくことはありますか?
- 退院後に注意することはありますか?
大腿骨骨折の治療方法にはどのようなものがありますか?
病院に搬送されると、できるだけ早く手術が行われます。これは、骨折後の寝たきり状態による合併症(※)の予防のためです。除痛・機能回復・早期療養が手術の目的です。骨折による合併症の予防・生活動作再獲得の為のリハビリテーションも行います。
当院では、術前からリハビリを開始しています。
大腿骨骨折の治療や手術の方法も、患者さんの年齢や骨折部位のずれ(転位)の大きさ、そして軟骨のすりへり(関節症)などによって異なります。
どのような手術を行うかは、事前に医師から説明がありますので、わからないことや不安なことはその時にぜひ聞いてみましょう。
大腿骨骨折の治療法としては、①自分の骨をくっつける方法(骨接合術)と②人工物に置き換える方法(人工骨頭挿入術、人工股関節全置換術)の2つがあります。骨折の状態や、骨折の発生した部位などによってどちらの手術を行うかを選択します。
① 自分の骨をくっつける方法(骨接合術)
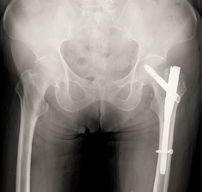
② 人工物に置き換える方法(人工骨頭挿入術、人工股関節全置換術)
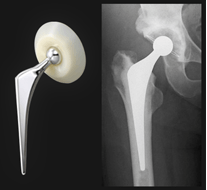
高齢者でも手術をしてもらえますか?
基本的には高齢者の場合でも、手術を行ないます。
しかし、全身麻酔をすることや手術すること自体が原因で命の危険が大きくなると判断した場合などには、やむなく保存療法を選択することがあります。
しかし、骨は癒合していませんから、怪我をする前の状態には戻らず、歩行能力は必ず落ちます。また、動けるようになるまでの期間が自ずと長くなりますので、寝たきりに伴う合併症もきたしやすくなります。
大腿骨の骨折をしたら歩けなくなりますか?

ただし、リハビリテーションの効果によって、それも大きく変わってきます。
本人の意欲や痛みの程度、体力、合併症、認知症の有無などのさまざまな要因が加わりますが、リハビリテーションはできるだけ早くから行う必要があります。
手術後に注意しておくことはありますか?
感染症
ごくまれですが、手術部位に菌が入りこみ化膿することがあります。この場合は、再度手術して膿を取り除いたり、骨の固定に使用した器械の抜去が必要になる場合があります。一般に感染は術後1年まで起こるといわれています。入院中には、感染予防のために抗生物質の点滴を行い、定期的な血液検査を行って、感染が無いかどうかを調べます。
また退院してからも、手術部位の痛みが増強したり、赤く腫れ上がったりした場合は、主治医のいる病院へできるだけ早く受診することを忘れないでください。
脱臼
これは、人工物に置き換える手術(人工骨頭挿入術、人工股関節全置換術)の後(特に~6ヶ月後まで)に起こりうるものですが、脱臼は股関節を過度に曲げたり、捻ったりした時に起こることがあります。 ひとたび脱臼が起こると、繰り返して起こりやすくなるので注意しましょう。手術の方法によって、脱臼しやすくなる運動方向や運動の程度が違うので、主治医やリハビリの先生などから正しい動作方法を聞いておくことが重要です。頻回に脱臼する場合は、脱臼を予防する装具などをつけるときもあります。
術後3ヶ月以降は特に制限なく運動等も可能な状態になられる方が多いです。
当院では、気を付けないといけない運動に対して、どう動けばいいかが分かるように、パンフレットを用意しています。
また、当院で施行している人工関節は脱臼が少ない方法で行なっておりますので、術後3ヶ月以降は特に制限なく運動等も可能な状態になられる方が多いです。

人工関節の弛み
人工物に置き換えた場合には、耐用年数が存在します。入れ歯が緩むのに似ています。主に人工物と骨との間に弛みができて、人工物が骨を削ることが問題になります。骨が削られるわけですから、痛みがでたり、人工物の先端が骨に当たって骨折をきたしたりします。ひとたびこのようなことが起これば、一度目の手術よりも大きい再置換手術が必要となります。人工物に置き換える手術をうけたかたは、先生から指示のあった受診日には必ず受診をお願いします
しかし、当院で施行している人工関節は弛みが少なく、通常20〜30年耐用できる手術を行なっていますのでご安心ください。
深部静脈血栓症(しんぶじょうみゃくけっせんしょう)
これも下肢の骨折、手術後に特に起こる合併症ですが、怪我をした後や、手術中・術後に体を動かさずに寝ていると下肢の静脈の流れが悪くなって血液の塊(血栓)できることがあります。血液の塊で血液の流れが更にわるくなって、ふくらはぎを中心に足が腫れたり、痛みを感じたりすることがあります。さらに問題なのは、その血栓が血流に乗って、肺や脳に流れ込んで血管を詰まらせることがあります(塞栓症)。これは命に関わる重篤な合併症です。これを予防する為に、血栓予防薬の投与、弾性ストッキングの着用などを行います。
高齢者の手術後に注意しておくことはありますか?
せん妄(せんもう)

認知症の進行
認知症は、一度獲得した記憶や認識、判断、学習などの低下により、自己や周囲の状況把握、判断が不正確になり生活上支障をきたす状態をいいます。入院による環境の変化によって、認知症が進行することがあります。また、手術後、ベッド臥床期間が長くなることにより、活動性の低下・覚醒の低下などが起こり、認知症が進行することがあります。
誤嚥性肺炎(ごえんせいはいえん)
誤嚥性肺炎とは、肺炎の原因となる細菌が、飲食物や唾液などと一緒に肺に流れ込み発症する肺炎の事です。誤嚥性肺炎は高齢者に多い傾向があります。食べ物をのどに送る舌などの運動機能の低下や、唾液分泌量の低下、嚥下反射やそれに関わる筋の機能低下によって、嚥下障害を起こしやすくなるのです。手術後は、体力も低下しやすく、ベッド上で寝ている時間の増加、覚醒の不良などにより、誤嚥性肺炎が合併しやすいため注意が必要です。
大腿骨頚部骨折のリハビリテーションではどのようなことを 行うのですか?

ただし、患者さんの状態によっては、手術までの待機期間が長かったり、手術は成功しても合併症が起こったり、痛みがなかなかとれなかったりする方もおられ、歩行ができない場合もあります。
しかし、どのような状態の患者さんでも、大腿骨骨折におけるリハビリテーションはできるだけ早く取り組む方がよいとされています。
もし痛みを我慢できれば、手術前であってもなるべく上半身は起こす方がいいいですし、上肢や骨折していない足の運動もした方がいいといわれています。このため、当院では手術前にリハビリの開始を行っています。
リハビリテーションにはどのような種類がありますか?

さらに、看護師、管理栄養士、社会福祉士などがチームを組み、ご本人やご家族も交えて、「チーム医療」によって、患者さん個人の具体的な治療計画の立案と実施が行われます。
リハビリ職種には、
- 理学療法(PT):起居や歩行などの動作の改善に関するリハビリ
- 作業療法(OT):更衣・排泄などの生活動作や家事動作、認知機能改善に関するリハビリ
- 言語療法(ST):食事やコミュニケーション能力改善に関するリハビリ
があります。
患者さんの状態によって必要な職種が関わります。
術後のリハビリはどんなことをするのですか?
術後は、まずベッドから起きて、座る・立つ・車いすに乗る訓練やトイレに行く練習を行います。しばらく車椅子に座って、血圧などの変動がないか、食事をとることができるかなども見ていきます。
立位・立ち上がりがスムーズにできるようになったら、次は平行棒内歩行訓練となります。訓練の進行に合わせて、痛みが出やすい時期は決まっていますから、訓練時は、理学療法士が患部状態や動作状態を評価して、適切な運動量への変更や適した運動方法への改善など、その状況に合った調整をします。
もし、訓練をうける場合は、痛みや症状は遠慮せずに療法士に伝えてください。
筋力をつけるリハビリについて教えてください。

こうして関節の柔軟性が戻ってきたら、次は筋力訓練にもとりかかります(これらは平行して行われます)。主に、立つのに必要な大きな筋肉群(大腿四頭筋、腸腰筋、臀筋群)を中心に訓練します。
手術の後に熱が出たり、元気がないのですがリハビリはしないといけませんか?
発熱の度合いや症状によって、リハビリ訓練の実施を検討します。
当院ではリハ医学会基準というリハビリテーションの中止基準を取り入れています。
また、個別に指示の有る場合は医師の指示に従い実施しています。38度以上の発熱がある場合、積極的なリハビリは実施しません。38度に達していない発熱の場合、医師からのリハビリ指示があった場合、ベッド上で関節拘縮予防の関節可動域訓練を行ったり、低負荷での筋力トレーニング、可能であれば離床など、患者さんの体調に合わせて実施します。医師の指示があっても、「身体がしんどいので休みたい」など、患者さんのご希望に合わせて検討することもできます。リハビリ訓練での疑問や不安なことは、療法士にご相談ください。
ご飯が食べられていないようですが、リハビリはできるのでしょうか?
リハビリ訓練を行う上で、栄養状態はとても大切です。ご飯を食べていただき、栄養が良い状態でなければ筋力とレーニングや歩く練習をしても効果は得られにくく、むしろ体に負担をかけてしまうことになりまねません。そうならないために、栄養状態に合わせて、運動の内容・種類・量を決めていきます。
栄養状態の改善が必要な患者さんには、NST(栄養サポートチーム)が関わり、栄養状態の改善にも取り組んでいます。
作業療法ではどのようなリハビリを行うのでしょうか?
日常生活の復帰を目指して、作業療法を行います。その時点での移動能力にあわせ、例えば、トイレに座る行為とか、服や靴下、靴のはき方、台所での立ち回りかた、自助具の使い方など各個人の生活空間、スタイルに合わせた訓練を行います。
ご自身がもともと慣れ親しんでいた活動を使って、座る時間をつくるなど、日常生活を取り戻す関わりを行います。最近は、高齢者でおひとり暮らしの方も増えました。必要性に応じて簡単な食器の片づけや掃除などの家事も安全にできるか練習していきます。
リハビリで家族ができることはありますか?
ご家族の役割はとても重要です。
家族や介護する方には、そのためのリハビリの内容を理解して頂くことが大切です。
リハビリ場面も見ていただくと、どの程度動けるのか、どんな動きはしてはいけないのかなどがわかりやすいと思います。
また、ご家族がおられるときにはできるだけ座らせるなどもリハビリになります。回復の状態に合わせて、ご家族でできることもありますのでご協力をお願いいたします。
入院中に家族がしておくことはありますか?
退院されるまでには、数週間~2カ月ほどかかります。その間に家族など介護される方は、退院後の準備をしておく必要があります。
これらの中には、介護保険を利用すれば用意できるものもあります。ご本人様の能力によって必要な場所や物が違いますので、事前にリハビリ担当者(PT/OT)やケアマネージャーさんなどに相談しておくことをお勧めします。
手すり類をつけることでかえって廊下が狭くなり、歩行や介助がしにくくなるということもあるのです。
カンファレンスにて、ご家族へ必要なことのご提案をさせていただいています。
担当療法士や看護師、社会福祉士(MSW)からも情報提供させていただきますので、まずはご相談下さい。
退院後に注意することはありますか?

もし、患者さんに次のような症状があらわれたら、すぐに受診するようにしてください。
- ふくらはぎや足に痛みが出たり異常な腫れがあったりした場合(血栓症の疑い)
- 傷口が異常に赤くなる、熱をもつ、膿や血などが現れる場合(感染の疑い)
- 胸の痛みや呼吸困難に陥ったりした場合(塞栓症の疑い)
- 患部が痛く、38度以上に発熱した場合(感染拡大の疑い)
- 手術した部分が再び痛んで歩けなくなった場合(ゆるみ、人工物周囲の骨折の疑い)
とにかく転倒しないように注意して下さい。
大腿骨は、重い上半身を支えているため大きな負担がかかる部位です。ですから、再び骨にひびが入ったり、折れたりすることもあります。骨折した時と同様に、そのままにしておくと生命にかかわることも少なくありませんので、とにかく異常な状態がみられた場合は、遠慮することなく受診して下さい。